| Über uns | |||
| Grundgedanke | |||
 |
 |
||
| Leitende Ärzte | |||
 |
 |
||
| Unser Team | |||
 |
|||
| Kontakt | |||
 |
 |
||
| Sprechzeiten | |||
 |
 |
||
| So finden Sie uns | |||
Unser Angebot |
|||
| Konservative Behandlung | |||
an der Wirbelsäule |
|||
 |
 |
||
| Sportmedizin | |||
| Operative Behandlung | |||
| Gelenkchirurgie | |||
 |
  |
||
| Fußchirurgie | |||
 |
  |
||
| Unfallchirurgie | |||
 |
  |
||
| Endoprothetik | |||
 |
  |
||
| Handchirurgie | |||
| Rotatorenmanschettenläsionen, -verletzungen und -risse | ||||||||||||||||||||||
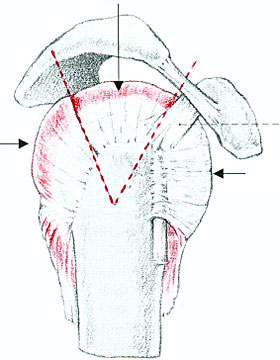
| Einleitung Als Rotatorenmanschette bezeichnet man die funktionell
sehr wichtige Muskelgruppe der oberarmkopfzentrierenden Muskeln,
die am Schulterblatt, der sogenannten Scapula, ihren Ursprung hat
und sich in Gruppen wie eine Manschette um den Oberarmkopf legt.
Ihre Aufgabe besteht in der Drehung und Hebung des Armes.
1. Anatomie Die Rotatorenmanschette besteht aus:
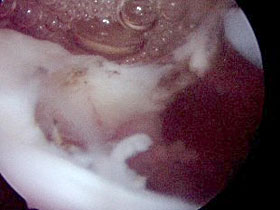
2. Rissursachen, -formen und -lokalisationen Schäden an der Rotatorenmanschette ereignen sich überwiegend bei älteren Menschen. Rissursache ist in den meisten Fällen eine lokale Minderung der Durchblutung in dem Sehnenareal der Supraspinatus- und Infraspinatussehne. Es kommt zu einer Minderung der Gewebestabilität und zur langsamen Sehnendegeneration mit Zerrüttung der Sehnen bis hin zu unterschiedlich geformten Einrissen. Man unterscheidet zwischen inkompletten und kompletten
Rupturen, wobei die inkompletten Risse mehr gelenkseitig gelegen
sein können und als sogenannte A-Rupturen bezeichnet werden
oder mehr bursaseitig liegen und dann als sogenannte B-Rupturen
gelten.
Die Bezeichnung Riss trifft für die wenigsten dieser Defekte zu. Meist handelt es sich um eine fortschreitende Sehnendegeneration, die irgendwann einmal durch Bagatellverletzungen zum Abreißen der Sehne führt. Seltener sind die wirklich unfallbedingten Abrisse, die meist gleich 2 oder mehr Sehnen betreffen und sich meistens bei jüngeren Patienten ereignen und ein sogenannt geeignetes Trauma als Ursache haben. Aber auch nach einer Schulterverrenkung in fortgeschrittenem Lebensalter finden sich sogenannte Massenrupturen (d.h. mehrere Sehnen sind gerissen). Ihr Vorkommen ist häufiger, als erwartet wird und sie bleiben manchmal unerkannt. So führen sie zu einer völligen Gebrauchsunfähigkeit des Armes und zur wiederkehrenden Instabilität. Zur Klärung der unfallbedingten Ruptur ist neben dem Unfallmechanismus die feingewebliche Untersuchung sehr hilfreich. Hier kann der Pathologe meist mehr oder minder sicher entscheiden wie hoch der Grad der Degeneration ist und inwieweit unfallbedingte Verletzungsfolgen dem Riss zugrunde liegen.
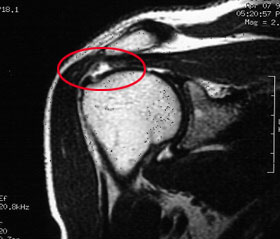
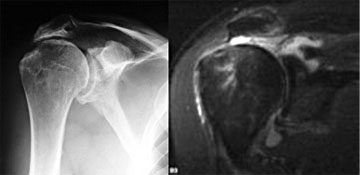
3. Beschwerden und Verletzungsursachen Leitsymptom ist, wie für viele Erkrankungen der Schmerz, und hier insbesondere der quälende Nachtschmerz, der sich über Wochen und Monate hinzieht. Im Hinblick auf diverse Diagnosemöglichkeiten werden einige funktionelle Tests zur Überprüfung der Bewegungsfähigkeit des Schultergelenkes beschrieben. Für die einzelnen Teile der Rotatorenmanschette existieren diese klinischen Tests mit unterschiedlicher Aussagekraft (Jobe Test, Hawkins Kennedy Sign, Lift Off, Sign de Napoleon, Speed Test, Palm up Test, etc.). Sie müssen bei klinischem Verdacht zur genaueren Differenzierung durchgeführt werden. Darüber hinaus gibt es weitere Untersuchungsmöglichkeiten, die im Rahmen einer klinischen Untersuchung hinzugezogen werden sollten, wie z.B. der subacromiale Lokalanästhesie-Test und der Acromioclaviculargelenks-Lokalanästhesie-Test zum Ausschluss einer begleitenden Schultereckgelenksentzündung. Dieser Test ist auch besonders hilfreich für den Fall, dass die Schmerzen so stark sind, dass eine selbstständige Bewegung des Armes nicht möglich ist. Wird ein Betäubungsmittel in den Schleimbeutel injiziert, können die Funktionstests durchgeführt werden. Ist der Patient trotz des Beruhigungsmittels nicht in der Lage den Arm aktiv zu bewegen, kann ein Rotatorenmanschettenriss angenommen werden. Von einer Pseudoparalyse des Armes spricht man, wenn sich die Symptome nicht nur auf den Funktionsausfall beziehen, sondern darüber hinaus einer Lähmung gleichen. Hier sind weitere neurologische Untersuchungen notwendig, um seltene neurogene Erkrankungen auszuschließen. Die körperliche Untersuchung umfasst weiterhin die Abgrenzung des einfachen Impingement-Syndroms auf dem Boden eines Engpasses (Outletimpingement) und die Unterscheidung zur Ruptur der Rotatorenmanschette, wobei Rotatorenmanschettenläsionen häufig mit mechanischen Einklemmungen unter dem Schulterdach im Sinne einer subacromialen knöchernen Stenose vergesellschaftet sein können.
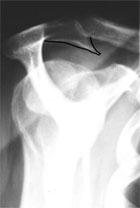
Klinisch imponiert das Engpasssyndrom mit Rotatorenmanschettendefekt durch das Auslösen des so genannten painful arc (= schmerzhafter Bogen). Hierzu wird der Arm passiv über die Seite angehoben. Zwischen 60 und 120° passiert der Bogen im Falle eines Impingement-Syndromes eine Engstelle, die dann Schmerzen verursacht. Mittels des painful arc können somit Beschwerden, die durch die Enge unter dem Schulterdach ausgelöst werden diagnostiziert werden. Ist die Kraft noch erhalten, liegt meist keine begleitenden Rotatorenmanschettenläsion vor. Röntgen:
4. Behandlung 4.1 Therapiemöglichkeiten und Optionen 4.1.1 Konservative Therapie der Rotatorenmanschettenläsionen Konservative Therapiemaßnahmen können dabei folgende Bereiche umfassen:
Im Unterschied zur operativen Therapie ermöglicht
die konservative Therapieform kein „Zusammenheilen“
gerissener Sehnenanteile. Dies liegt unter anderem daran, dass sich
die gerissenen Sehnenanteile zusammengezogen haben. So können
die konservativen Maßnahmen die Schulterbeweglichkeit in soweit
wieder herstellen, dass der normale „Alltagsgebrauch“
damit gewährleistet werden kann. Also sollte in jedem Falle
einer nachgewiesenen Rotatorenmanschettenläsion ein konservativer
Behandlungsversuch vor einer geplanten operativen Maßnahme
vorausgehen. Eine Ausnahme bilden hier die selteneren unfallbdingten
sogenannten „frischen Risse“, die unverzüglich
einer operativen Rekonstruktion zugeführt werden müssen.
4.1.2 Operative Therapie der Rotatorenmanschettenläsionen Bei frischen Sehnenrissen ist in jedem Falle die primär operative Rekonstruktion notwendig. Bei chronischen Sehnenrissen ist nach Versagen der konservativen Behandlung ebenfalls die Operation angezeigt.
4.1.2.1 Die Indikation zur operativen Therapie einer Rotatorenmanschettenruptur besteht bei
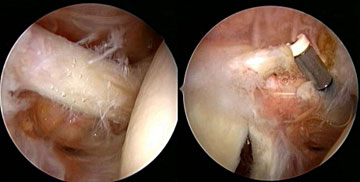
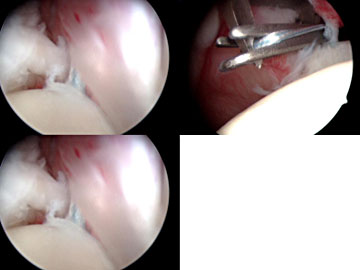
Die Art der operativen Therapie richtet sich nach der Rissform und Rißgröße. Ob arthroskopisch oder offen rekonstruiert wird, ist von der Größe des Risses und insbesondere von der Mobilisierbarkeit des Gewebes, aber auch vom Können des jeweiligen Chirurgen abhängig. Im Allgemeinen gilt: Je kleiner der Riss desto besser kann er im Rahmen einer Arthroskopie des Schultergelenkes versorgt werden. Größere Risse können arthroskopisch zwar auch gut versorgt werden, sind jedoch schwerer in den Griff zu bekommen. Eine Alternative zur Naht bildet bei älteren Menschen das sogenannte Debridement, bei dem nur gesäubert und die Schmerzen im Rahmen einer arthroskopischen subacromialen Dekompression gelindert werden. Weiterhin besteht bei sehr großen Defekten die Möglichkeit der Durchführung einer sogenannten Tuberculoplastik, um dem Oberarmkopf das Geleiten unter dem Schulterdach zu ermöglichen. Anzustreben ist es, den Defekt, sofern dies spannungsfrei geht, zu verschließen.
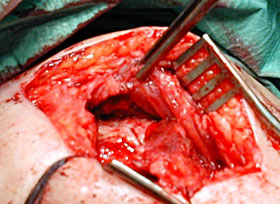
4.1.2.2 Offene Rotatorenmanschettennaht Offene Nahttechniken werden schon seit mehreren
Jahrzehnten angewendet, führen jedoch zu langen Behandlungsverläufen,
auch finden sich nach Jahren erneute Defektbildungen in der Rotatorenmanschette.
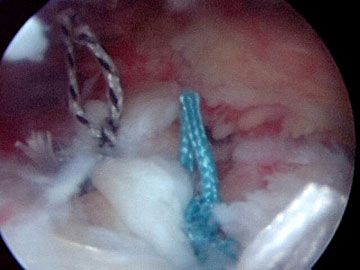
Für diesen Eingriff gibt es unterschiedliche Möglichkeiten
der Verankerung: Die offene Rotatorenmanschettennaht bei großen
und massiven Rupturen hatte in der Vergangenheit keinen guten Ruf
– unbefriedigende Verläufe und sogar Verschlechterungen
des Vorzustandes waren keineswegs selten.
4.1.2.3 Bedeutung der langen Bicepssehne Die lange Bicepssehne zieht durch den Wetterwinkel des Rotatorenmanschettenintervalls an das Glenoid. Sie ist ein häufiger Schmerzgenerator der Schulter und in manchen Läsionen der Rotatorenmanschette so verstrickt, dass erst durch Durchtrennung der Sehne und ggf. Wiederanheftung in ihrem Sulcus für den Patienten Schmerzfreiheit erreicht werden kann.
Kann bei dem Patienten nur ein Teilverschluss der Rotatorenmanschette erreicht werden, sind die Resultate hingegen weniger konstant, zumindest ist „…eine Verschlechterung der Schulter durch eine arthroskopische Operation nicht sehr wahrscheinlich“. Es sollte immer der komplette Verschluss angestrebt werden. Unseres Erachtens ist jedoch immer die Verbesserung Ziel einer Operation. Die Indikation zur Operation sollte nur dann gestellt werden, wenn man sich eine deutliche Verbesserung von Funktion und Schmerzsituation erwartet und dies kann sowohl durch offene als auch durch arthroskopische Rekonstruktion in hohem Maße sichergestellt werden. Beeindruckend bei den arthroskopische Techniken ist die rasche Schmerzbefreiung und schnelle Besserung der Funktion nach arthroskopischer RM-Naht.
Daher führen wir mehr Rekonstruktionen arthroskopisch als offen durch, achten jedoch bei jedem einzelnen Patienten auf Machbarkeit, Sicherheit und das zu erwartende Resultat. Alleine der Erfolg ist ausschlaggebend, nicht die verwendete Technik.
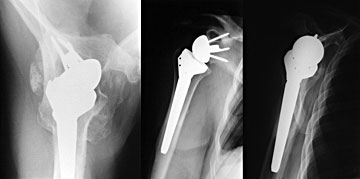
4.1.2.4 Grenzen der Rotatorenmanschettennaht, Prothese Bei großen nicht verschließbaren
Defekten können Ersatzgewebe aus teilweise resorbierbarem,
teilweise nicht resorbierbarem Material eingenäht werden. (z.B.
Restore etc.).
Gerade die Funktion der Schulter kann durch die Implantation einer inversen Prothese dauerhaft deutlich gebessert werden.
4.1.2.5 Nachbehandlung Bei der offenen wie auch arthroskopischen Rotatorenmanschettennaht ist die Nachbehandlung von großer Bedeutung. Diese beginnt am 1. Tag nach der Operation und ist begleitet durch eine individuelle, ausreichende Schmerztherapie. Oberstes Ziel ist es, Schmerzen zu vermeiden und die Übungsbehandlung dem Patienten und seinen Ansprüchen anzupassen. Hierfür sollte zunächst ein Therapieplan erstellt werden. In den ersten 6 Wochen sind assistiv vom Physiotherapeuten unterstützte, geführte Bewegungsübungen aus dem Abduktionskissen notwendig, Rotationsbewegungen müssen vermieden werden, aktive Spannübungen sind kontraproduktiv. Die KGG (gerätegestützte Krankengymnastik) beginnt frühestens nach 6 Wochen. Lymphdrainage sollte nur bis zur Abschwellung vorgenommen werden, manuelle Therapie ist sehr früh möglich und begleitet die gesamte REHA Phase, die sich über 3 bis 6 Monate hin erstreckt. Bei der Schulterchirurgie stecken gut 50 Prozent des Erfolges in einer ausreichenden und adäquaten krankengymnastischen Nachbehandlung.
|
||||||||||||||||||||||